Información de salud
Cardiovascular - Respiratorio - Fiebre
Aquí se ha resumido una lista de algunas preguntas frecuentes. Si usted tiene cualquier otra pregunta, no dude en contactar con nosotros.
Enfermedades cardiovasculares
La enfermedad cardiovascular (CVD) es una clase de enfermedades que involucran el corazón o los vasos sanguíneos. La enfermedad cardiovascular incluye enfermedades de las arterias coronarias (CAD) como la angina y el infarto de miocardio (comúnmente conocido como ataque cardíaco). Otros ECV incluyen accidente cerebrovascular, insuficiencia cardíaca, cardiopatía hipertensiva, cardiopatía reumática, miocardiopatía, arritmia cardíaca, cardiopatía congénita, cardiopatía valvular, carditis, aneurismas aórticos y muchos más.
¿Qué es la presión arterial alta?
La presión arterial es la presión en las arterias cuando el corazón late (presión sistólica) y cuando el corazón está en reposo (presión diastólica). Se mide en milímetros de mercurio (mmHg). La presión arterial alta (o hipertensión) se define en un adulto como una presión arterial mayor o igual a 140 mmHg de presión sistólica o mayor o igual a 90 mmHg de presión diastólica.
La hipertensión arterial aumenta directamente el riesgo de cardiopatías coronarias (que puede llevar a un ataque cardíaco) o infarto, especialmente cuando están presenten otros factores de riesgo.
La presión arterial alta puede ocurrir en niños o adultos, pero es más común entre las personas mayores de 35 años. Es particularmente frecuente en afroamericanos, personas de mediana edad y ancianos, personas obesas, bebedores y mujeres que toman píldoras anticonceptivas. Puede darse en familias con antecedentes, pero no siempre los pacientes con fuertes antecedentes familiares de presión arterial alta lo desarrollan. Las personas con diabetes mellitus, gota o enfermedades renales tienen más probabilidades de tener presión arterial alta, también.
La hipertensión arterial aumenta directamente el riesgo de cardiopatías coronarias (que puede llevar a un ataque cardíaco) o infarto, especialmente cuando están presenten otros factores de riesgo.
La presión arterial alta puede ocurrir en niños o adultos, pero es más común entre las personas mayores de 35 años. Es particularmente frecuente en afroamericanos, personas de mediana edad y ancianos, personas obesas, bebedores y mujeres que toman píldoras anticonceptivas. Puede darse en familias con antecedentes, pero no siempre los pacientes con fuertes antecedentes familiares de presión arterial alta lo desarrollan. Las personas con diabetes mellitus, gota o enfermedades renales tienen más probabilidades de tener presión arterial alta, también.
¿Cuáles son los síntomas de la presión arterial alta?
La presión arterial alta, a veces llamada asesino silencioso, por lo general no muestra signos de advertencia o síntomas. Muchas personas no saben que tienen presión arterial alta. Por eso es importante un control regular de la presión sanguínea.
¿Qué causa la presión arterial alta?
Mientras que la causa de la presión arterial alta en la mayoría de la gente sigue siendo confusa, una variedad de condiciones como realizar poco o ningún ejercicio físico, una dieta pobre, obesidad, edad, y el factor genético pueden conducir a la hipertensión.
¿Qué es la presión sanguínea sistólica y diastólica?
La presión arterial se mide en milímetros de mercurio (mmHg) y se escribe como presión sistólica siendo la presión que la sangre ejerce contra las paredes de la arteria mientras su corazón late. La presión diastólica es la presión arterial entre latidos cardíacos. Por ejemplo, una lectura de la presión arterial se escribe como 120/80 mmHg, o "120 sobre 80". En este caso la presión sistólica es 120 y la presión diastólica es 80.
¿Qué es una presión sanguínea normal?
El Comité Nacional Mixto para la prevención, detección, evaluación y tratamiento de la presión arterial alta ha clasificado las mediciones de la presión sanguínea en varias categorías:
- "Normal" la presión arterial es la presión sistólica por debajo de 120 y la presión diastólica inferior a 80 mmHg
- "Pre hipertensión" es la presión sistólica entre 120 y 139 o la presión diastólica entre 80-89 mmHg
- "Etapa 1 hipertensión" es la presión arterial con valores de la presión sistólica entre 140 y 159 o la presión diastólica entre 90 y 99 mmHg.
- "Etapa 2 hipertensión" es la presión sistólica por encima de 160 o la presión diastólica por encima de 100.
¿Qué problemas de salud se asocian con la presión arterial alta?
Varias patologías potencialmente serias están vinculadas a la hipertensión, incluyendo:
- Aterosclerosis: una enfermedad de las arterias causada por una acumulación de placas o material graso en las paredes internas de los vasos sanguíneos. La hipertensión contribuye a esta acumulación incrementando la fuerza y la presión sobre las paredes de los vasos sanguíneos.
- Cardiopatía: insuficiencia cardíaca (el corazón no puede bombear la sangre adecuadamente), cardiopatía isquémica (el tejido cardíaco no recibe suficiente sangre) y la miocardiopatía hipertrófica hipertensa (agrandamiento del corazón) están asociadas a la presión sanguínea alta.
- Enfermedades del riñón: La hipertensión, puede dañar los vasos sanguíneos y los filtros de los riñones, impidiendo que estos pueden expulsar los residuos adecuadamente.
- Accidente cerebrovascular: La hipertensión, puede contribuir a un accidente cerebrovascular, ya sea a través de su contribución a la ateroesclerosis (lo que puede llevar a bloqueos o coágulos), o mediante el debilitamiento de la pared del vaso sanguíneo, lo que puede causar roturas y hemorragias.
- Enfermedades oculares: La hipertensión puede causar desperfectos en los pequeños capilares de la retina.
¿Cómo sé si tengo presión arterial alta?
La hipertensión arterial a menudo no presenta síntomas, por lo que generalmente se desconoce. Por esta razón, la hipertensión generalmente es diagnosticada por un profesional de la salud durante una visita rutinaria. Esto es especialmente importante si usted tiene algún pariente cercano con hipertensión o presenta factores de riesgo para ello.
Si su presión arterial es extremadamente alta, es posible que tenga dolores de cabeza inusualmente fuertes, dolor torácico y insuficiencia cardíaca (especialmente dificultad para respirar y mala tolerancia al ejercicio). Si usted tiene alguno de estos síntomas, busque tratamiento inmediatamente.
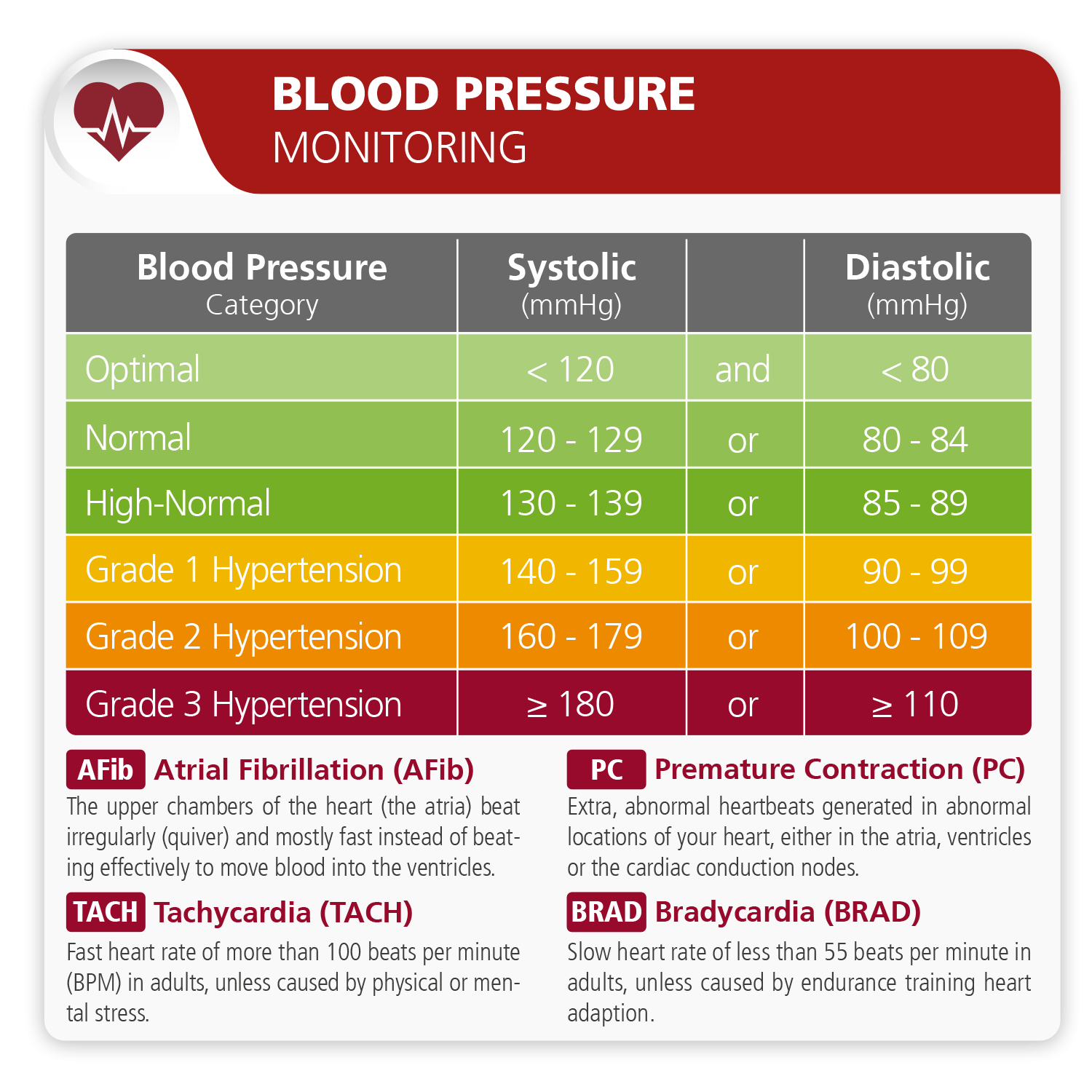
Niveles de presión arterial recomendados:
Si su presión arterial es extremadamente alta, es posible que tenga dolores de cabeza inusualmente fuertes, dolor torácico y insuficiencia cardíaca (especialmente dificultad para respirar y mala tolerancia al ejercicio). Si usted tiene alguno de estos síntomas, busque tratamiento inmediatamente.
Niveles de presión arterial recomendados:
| Blood Pressure Category | Systolic (mmHG) | Diastolic (mmHG) | |
| Optimal | < 120 | and | < 80 |
| Normal | 120-129 | or | 80-84 |
| High-normal | 130-139 | or | 85-89 |
| Grade 1 Hypertension (mild) | 140-159 | or | 90-99 |
| Grade 2 Hypertension (moderate) | 160-179 | or | 100-109 |
| Grade 3 Hypertension | 180 or higher | or | 100 or higher |
¿Cómo se desarrolla la presión arterial alta?
Tu corazón bombea sangre a través de las arterias del cuerpo. Las arterias grandes que dejan su corazón se ramifican en las arterias más pequeñas llamadas arteriolas. Las arteriolas luego se dividen en vasos más pequeños llamados capilares, que suministran oxígeno y nutrientes a todos los órganos de su cuerpo. La sangre vuelve a tu corazón por las venas.
Ciertos impulsos nerviosos causan que las arterias se dilaten (se hacen más grandes) o se contraigan (se vuelven más pequeñas). Si estos vasos están abiertos, la sangre puede fluir fácilmente. Si son estrechos, la sangre fluye con mayor dificultad a través de ellos, y la presión aumenta con lo que se puede desarrollar hipertensión. Cuando esto sucede, el corazón se ve obligado a realizar mayor esfuerzo y los vasos sanguíneos pueden dañarse.
Los cambios en los vasos que suministran sangre a los riñones y al cerebro pueden causar que estos órganos se vean afectados. El corazón, el cerebro y los riñones pueden soportar una mayor presión durante mucho tiempo. Es por eso que se puede vivir durante años sin ningún tipo de síntomas o efectos nocivos. Pero eso no significa que no se produzcan daños. La presión arterial alta es un factor de riesgo importante para accidentes cerebrovasculares, el ataque cardíaco, la insuficiencia cardíaca y la insuficiencia renal.
Ciertos impulsos nerviosos causan que las arterias se dilaten (se hacen más grandes) o se contraigan (se vuelven más pequeñas). Si estos vasos están abiertos, la sangre puede fluir fácilmente. Si son estrechos, la sangre fluye con mayor dificultad a través de ellos, y la presión aumenta con lo que se puede desarrollar hipertensión. Cuando esto sucede, el corazón se ve obligado a realizar mayor esfuerzo y los vasos sanguíneos pueden dañarse.
Los cambios en los vasos que suministran sangre a los riñones y al cerebro pueden causar que estos órganos se vean afectados. El corazón, el cerebro y los riñones pueden soportar una mayor presión durante mucho tiempo. Es por eso que se puede vivir durante años sin ningún tipo de síntomas o efectos nocivos. Pero eso no significa que no se produzcan daños. La presión arterial alta es un factor de riesgo importante para accidentes cerebrovasculares, el ataque cardíaco, la insuficiencia cardíaca y la insuficiencia renal.
¿Qué hace la presión arterial alta a su cuerpo?
La presión arterial alta aumenta la carga de trabajo de su corazón y arterias. Tu corazón debe bombear más fuerte, y las arterias llevan sangre que se mueve bajo una mayor presión. Si la presión arterial alta continúa durante mucho tiempo es posible que el corazón y las arterias no funcionen tan bien como debieran. Otros órganos del cuerpo también pueden verse afectados. Existe un mayor riesgo de accidente cerebrovascular, insuficiencia cardíaca congestiva, insuficiencia renal y ataque cardíaco. Cuando existe presión arterial alta combinada con obesidad, tabaquismo, colesterol alto en la sangre o diabetes, el riesgo de ataque cardíaco o apoplejía aumenta varias veces.
¿Qué hay de la presión sanguínea baja?
Dentro de ciertos límites, cuanto más baja sea la lectura de la presión sanguínea, mejor. En la mayoría de las personas, la presión sanguínea no es demasiado baja hasta que produce síntomas, como mareos o desmayos. En ciertas patologías, es posible que la presión arterial sea demasiado baja. Los ejemplos incluyen:
- Ciertos trastornos nerviosos o endocrinos
- Reposo prolongado en cama
- Disminuciones en el volumen sanguíneo debido a sangrado severo (hemorragia) o deshidratación
La presión arterial por debajo de 120/80 mmHg se considera, en general, ideal. Niveles más altos que estos aumentan el riesgo de enfermedades cardiovasculares. Si usted tiene inusualmente baja la presión arterial, consulte con un profesional.
¿Qué puede hacer para reducir su riesgo?
Hay varias cosas que usted puede hacer para mantener su presión arterial dentro de un rango saludable:
- Revise regularmente su presión arterial
- Coma una dieta saludable
- Mantenga un peso saludable
- Sea físicamente activo
- Limite su consumo de alcohol
- No fume
- Prevenga o trate la diabetes
¿Es la presión arterial baja una causa de preocupación?
A diferencia de la presión arterial alta, la presión arterial baja no debe ser una causa de preocupación de manera inmediata a menos que los síntomas de la presión arterial baja comiencen a aparecer. El diagnóstico de la presión arterial baja es fuertemente dependiente de la aparición de los síntomas conocidos de la presión arterial baja. Hasta entonces los doctores generalmente consideran las lecturas de la presión arterial bajas como normales. Esto se debe a que distintas personas pueden tener lecturas de presión sanguínea más bajas que otras y aun así estar saludables.
Sin embargo si una persona que normalmente tiene lecturas más altas de la presión arterial y repentinamente son más bajas sin síntomas que lo acompañen, los doctores deberían poner a tal persona bajo observación. Posiblemente no sea necesario un tratamiento en esta etapa. Se conviene generalmente que las lecturas de la presión arterial de 90/60 mmHg son lecturas bajas para la presión arterial. Sin embargo, estos son sólo números que no hacen nada para confirmar la hipotensión a menos que los síntomas están presentes. La presión sanguínea baja sólo debe ser preocupante cuando se presenta acompañada de síntomas de presión arterial baja. Una tabla de presión sanguínea baja mostrará los diferentes síntomas asociados generalmente con lecturas de la presión sanguínea decrecientes.
Sin embargo si una persona que normalmente tiene lecturas más altas de la presión arterial y repentinamente son más bajas sin síntomas que lo acompañen, los doctores deberían poner a tal persona bajo observación. Posiblemente no sea necesario un tratamiento en esta etapa. Se conviene generalmente que las lecturas de la presión arterial de 90/60 mmHg son lecturas bajas para la presión arterial. Sin embargo, estos son sólo números que no hacen nada para confirmar la hipotensión a menos que los síntomas están presentes. La presión sanguínea baja sólo debe ser preocupante cuando se presenta acompañada de síntomas de presión arterial baja. Una tabla de presión sanguínea baja mostrará los diferentes síntomas asociados generalmente con lecturas de la presión sanguínea decrecientes.
¿Qué causa generalmente la presión arterial baja?
Las causas de la presión sanguínea baja varían. Los medicamentos que se utilizan en la cirugía tales como la anestesia se sabe que causan presión sanguínea baja. Esto también incluye la pérdida de sangre durante la cirugía o durante una emergencia. Esto también puede llevar a una presión sanguínea baja. Algunos tratamientos para la hipertensión también pueden llevar a la presión arterial baja como efecto secundario. En particular los diuréticos. Abusar de los diuréticos puede llevar la presión arterial a niveles peligrosamente bajos.
Se sabe que el tratamiento de la presión arterial sistólica elevada se ha relacionado con una fuerte caída en las lecturas de la presión diastólica especialmente en personas mayores. Esto puede comportar un cierto riesgo para la vida del paciente. La disminución de la presión sanguínea diastólica puede ser un resultado directo del tratamiento para de bajar la presión sanguínea sistólica elevada. Otras afecciones y enfermedades que pueden causar una caída en la presión arterial son la diabetes, el desmayo y la deshidratación. Algunas mujeres tienen presión arterial baja en climas calurosos y cuando hacen dieta.
Se sabe que el tratamiento de la presión arterial sistólica elevada se ha relacionado con una fuerte caída en las lecturas de la presión diastólica especialmente en personas mayores. Esto puede comportar un cierto riesgo para la vida del paciente. La disminución de la presión sanguínea diastólica puede ser un resultado directo del tratamiento para de bajar la presión sanguínea sistólica elevada. Otras afecciones y enfermedades que pueden causar una caída en la presión arterial son la diabetes, el desmayo y la deshidratación. Algunas mujeres tienen presión arterial baja en climas calurosos y cuando hacen dieta.
¿Qué importancia tiene la monitorización de la presión arterial en casa? ¿Qué es el efecto de "bata blanca"?
Hace tiempo, la mayoría de las personas realizaban los controles de la presión sanguínea en el consultorio médico. Esto significa que las personas tenían que visitar regularmente el hospital, la clínica o el médico para tomar su presión arterial. Hoy en día con el adelanto de la tecnología los pacientes o usuarios pueden comprar sus propios monitores de la presión arterial para tomar medidas en su casa.
Esta evolución es extremadamente significativa en el mundo de la presión arterial. Los médicos hoy lo recomiendan y lo alientan. Se ha demostrado que el control de la presión arterial en el hogar ayuda a los doctores a tratar la hipertensión en pacientes mucho más fácilmente y con resultados más efectivos. La supervisión en el hogar también elimina un problema común como es el síndrome de la bata blanca. Este síndrome está relacionado con la obtención de lecturas elevadas debidas a la ansiedad y el temor de estar en el consultorio del médico. Otra ventaja de la supervisión en casa es la capacidad de detectar fácilmente la hipertensión que ocurre a primera hora de la mañana para su posible evaluación por doctores. Sin embargo, esto requiere un monitor especial con la tecnología adecuada para hacerlo.
Esta evolución es extremadamente significativa en el mundo de la presión arterial. Los médicos hoy lo recomiendan y lo alientan. Se ha demostrado que el control de la presión arterial en el hogar ayuda a los doctores a tratar la hipertensión en pacientes mucho más fácilmente y con resultados más efectivos. La supervisión en el hogar también elimina un problema común como es el síndrome de la bata blanca. Este síndrome está relacionado con la obtención de lecturas elevadas debidas a la ansiedad y el temor de estar en el consultorio del médico. Otra ventaja de la supervisión en casa es la capacidad de detectar fácilmente la hipertensión que ocurre a primera hora de la mañana para su posible evaluación por doctores. Sin embargo, esto requiere un monitor especial con la tecnología adecuada para hacerlo.
Monitor de brazo o monitor de muñeca?
Ambos tipos pueden dar resultados precisos y fiables. Los monitores del brazo se utilizan de una manera más tradicional y son ideales para el uso diario en casa, mientras que los monitores de la muñeca son más pequeños y pueden ser más prácticos para viajar.
SpO2 & Heart rate
The World Health Organization (WHO) and the International Association of Cardiologists emphasize that regular measurement of heart rate is especially recommended for adults over 50 years as a preventive action to aid in early detection of cardiovascular disease or aggravation of the existing disease. A home-use pulse oximeter can serve as valid instruments for the assessment of heart rate in healthy adults.
Which conditions affect the Oxygen Saturation?
Blood disorders, circulatory problems, and lung issues may negatively affect your blood oxygen saturation level, as they may prevent you from adequately absorbing or transporting oxygen.
Examples of conditions that can affect your O2 saturation level include:
- Chronic obstructive pulmonary disease (COPD), including emphysema and chronic bronchitis
- Asthma
- Collapsed lung (pneumothorax)
- Anemia
- Heart disease (In relate to BPM, ex: PARR function)
- Pulmonary embolism
- Congenital heart defects
How to measure Blood Oxygen?
The most common method of measuring oxygen saturation is pulse oximetry. It is an easy, painless, non-invasive method wherein a probe is placed on the fingertip or earlobe to measure the oxygen saturation indirectly.
Why measure SpO2?
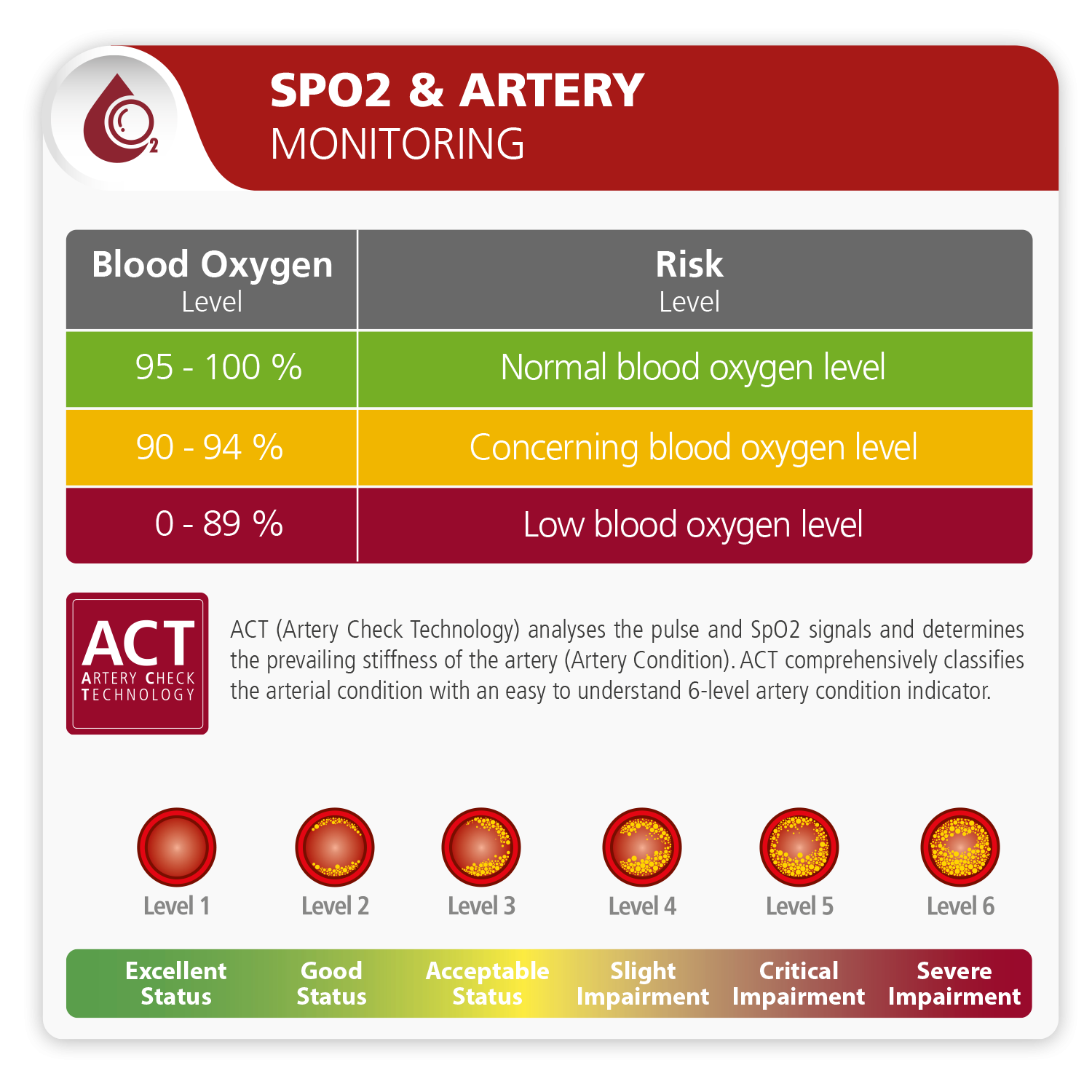
Measurement of oxygen saturation is particularly important for patients with health conditions that can reduce the level of oxygen in the blood. These conditions include chronic obstructive pulmonary disease (COPD), asthma, pneumonia, lung cancer, anemia, heart failure, heart attack, and other cardiopulmonary disorders. For adults, the normal range of SpO2 is 95 – 100%. A value lower than 90% is considered low oxygen saturation, which requires external oxygen supplementation.
What happens when oxygen saturation is low?
The most common symptoms of hypoxemia include headache, rapid heart rate, coughing, shortness of breath, wheezing, confusion, and blueness of the skin and mucus membranes (cyanosis).
A drop in oxygen saturation below the critical level should be treated with oxygen supplementation. Depending on the severity of the condition, a physician can prescribe supplemental oxygen, which has the most direct effect on the oxygen saturation level.
Under clinical use, technical mishaps such as circuit disconnection, airway dislodgement or obstruction, or inadequate oxygen administration were identified sooner and providers could respond before adverse events occurred.
How to improve blood oxygen levels?
Eating a healthy and balanced diet can also help improve blood oxygen saturation. Since iron deficiency is one of the major causes of low oxygen saturation, eating foods that are rich in iron, such as meat, fish, kidney beans, lentils, and cashew nuts, can be helpful.
Diabetes
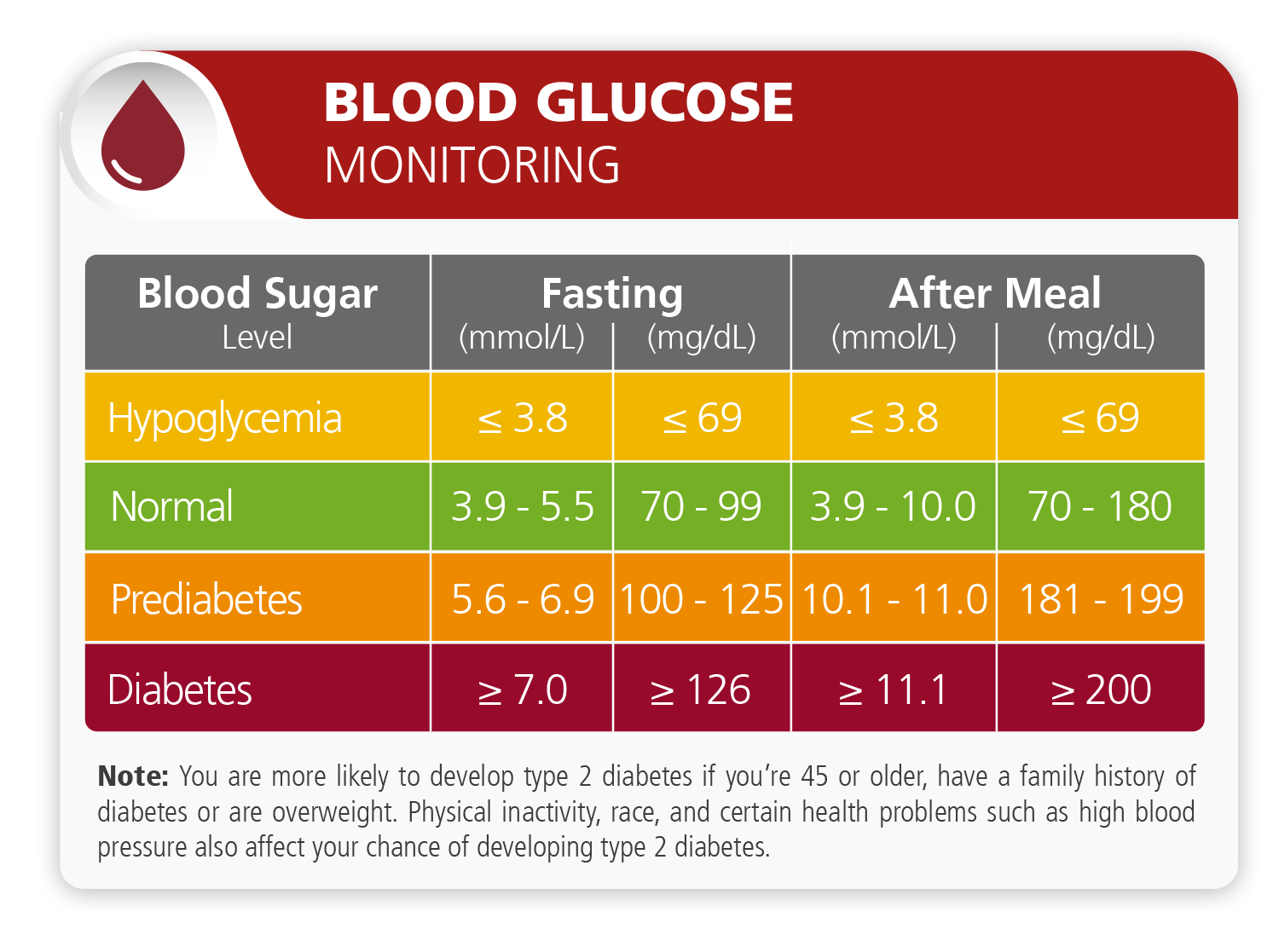
Diabetes mellitus (DM), commonly known as diabetes, is a group of metabolic disorders characterized by high blood sugar levels over a prolonged period. Symptoms of high blood sugar include frequent urination, increased thirst, and increased hunger. If left untreated, diabetes can cause many complications. Acute complications can include diabetic ketoacidosis, hyperosmolar hyperglycemic state, or death. Serious long-term complications include cardiovascular disease, stroke, chronic kidney disease, foot ulcers, and damage to the eyes.
What is Diabetes?
Diabetes is a disease that occurs when your blood glucose, also called blood sugar, is too high. Blood glucose is your main source of energy and comes from the food you eat. Insulin, a hormone made by the pancreas, helps glucose from food get into your cells to be used for energy. Sometimes your body doesn’t make enough - or any - insulin or doesn’t use insulin well. Glucose then stays in your blood and doesn’t reach your cells.
Over time, having too much glucose in your blood can cause health problems. Although diabetes has no cure, you can take steps to manage your diabetes and stay healthy. Sometimes people call diabetes a touch of sugar or borderline diabetes. These terms suggest that someone doesn’t really have diabetes or has a less serious case, but every case of diabetes is serious.
Over time, having too much glucose in your blood can cause health problems. Although diabetes has no cure, you can take steps to manage your diabetes and stay healthy. Sometimes people call diabetes a touch of sugar or borderline diabetes. These terms suggest that someone doesn’t really have diabetes or has a less serious case, but every case of diabetes is serious.
What are the symptoms of diabetes?
Symptoms of diabetes include:
- increased thirst and urination
- increased hunger
- fatigue
- blurred vision
- numbness or tingling in the feet or hands
- sores that do not heal
- unexplained weight loss
What are the different types of diabetes?
The most common types of diabetes are type 1, type 2, and gestational diabetes.
Type 1 diabetes - If you have type 1 diabetes, your body does not make insulin. Your immune system attacks and destroys the cells in your pancreas that make insulin. Type 1 diabetes is usually diagnosed in children and young adults, although it can appear at any age. People with type 1 diabetes need to take insulin every day to stay alive.
Type 2 diabetes - If you have type 2 diabetes, your body does not make or use insulin well. You can develop type 2 diabetes at any age, even during childhood. However, this type of diabetes occurs most often in middle-aged and older people. Type 2 is the most common type of diabetes.
Gestational diabetes - Gestational diabetes develops in some women when they are pregnant. Most of the time, this type of diabetes goes away after the baby is born. However, if you’ve had gestational diabetes, you have a greater chance of developing type 2 diabetes later in life. Sometimes diabetes diagnosed during pregnancy is actually type 2 diabetes.
Other types of diabetes - Less common types include monogenic diabetes, which is an inherited form of diabetes, and cystic fibrosis-related diabetes.
Type 1 diabetes - If you have type 1 diabetes, your body does not make insulin. Your immune system attacks and destroys the cells in your pancreas that make insulin. Type 1 diabetes is usually diagnosed in children and young adults, although it can appear at any age. People with type 1 diabetes need to take insulin every day to stay alive.
Type 2 diabetes - If you have type 2 diabetes, your body does not make or use insulin well. You can develop type 2 diabetes at any age, even during childhood. However, this type of diabetes occurs most often in middle-aged and older people. Type 2 is the most common type of diabetes.
Gestational diabetes - Gestational diabetes develops in some women when they are pregnant. Most of the time, this type of diabetes goes away after the baby is born. However, if you’ve had gestational diabetes, you have a greater chance of developing type 2 diabetes later in life. Sometimes diabetes diagnosed during pregnancy is actually type 2 diabetes.
Other types of diabetes - Less common types include monogenic diabetes, which is an inherited form of diabetes, and cystic fibrosis-related diabetes.
What causes type 1 diabetes?
Type 1 diabetes occurs when your immune system, the body’s system for fighting infection, attacks and destroys the insulin-producing beta cells of the pancreas. Scientists think type 1 diabetes is caused by genes and environmental factors, such as viruses, that might trigger the disease. Studies such as TrialNet are working to pinpoint causes of type 1 diabetes and possible ways to prevent or slow the disease.
What causes type 2 diabetes?
Type 2 diabetes - the most common form of diabetes - is caused by several factors, including lifestyle factors and genes.
Overweight, obesity, and physical inactivity - You are more likely to develop type 2 diabetes if you are not physically active and are overweight or obese. Extra weight sometimes causes insulin resistance and is common in people with type 2 diabetes. The location of body fat also makes a difference. Extra belly fat is linked to insulin resistance, type 2 diabetes, and heart and blood vessel disease. To see if your weight puts you at risk for type 2 diabetes, check out these Body Mass Index (BMI) charts.
Insulin resistance - Type 2 diabetes usually begins with insulin resistance, a condition in which muscle, liver, and fat cells do not use insulin well. As a result, your body needs more insulin to help glucose enter cells. At first, the pancreas makes more insulin to keep up with the added demand. Over time, the pancreas can’t make enough insulin, and blood glucose levels rise.
Overweight, obesity, and physical inactivity - You are more likely to develop type 2 diabetes if you are not physically active and are overweight or obese. Extra weight sometimes causes insulin resistance and is common in people with type 2 diabetes. The location of body fat also makes a difference. Extra belly fat is linked to insulin resistance, type 2 diabetes, and heart and blood vessel disease. To see if your weight puts you at risk for type 2 diabetes, check out these Body Mass Index (BMI) charts.
Insulin resistance - Type 2 diabetes usually begins with insulin resistance, a condition in which muscle, liver, and fat cells do not use insulin well. As a result, your body needs more insulin to help glucose enter cells. At first, the pancreas makes more insulin to keep up with the added demand. Over time, the pancreas can’t make enough insulin, and blood glucose levels rise.
Who is more likely to develop type 2 diabetes?
You are more likely to develop type 2 diabetes if you are age 45 or older, have a family history of diabetes, or are overweight. Physical inactivity, race, and certain health problems such as high blood pressure also affect your chance of developing type 2 diabetes. You are also more likely to develop type 2 diabetes if you have prediabetes or had gestational diabetes when you were pregnant. Learn more about risk factors for type 2 diabetes.
What health problems can people with diabetes develop?
Over time, high blood glucose leads to problems such as:
- heart disease
- stroke
- kidney disease
- eye problems
- dental disease
- nerve damage
- foot problems
Fiebre
La fiebre es uno de los mecanismos de defensa del cuerpo. Cuando las bacterias o los virus entran en su cuerpo y causan un mal funcionamiento, el cuerpo se defiende y su sistema inmune se activa. Cuando esto sucede, un nervio central en el cerebro permite que el calor generado dentro del cuerpo aumente por encima del nivel habitual. Este nivel de temperatura superior incrementa el metabolismo y evita el aumento de agentes patógenos.
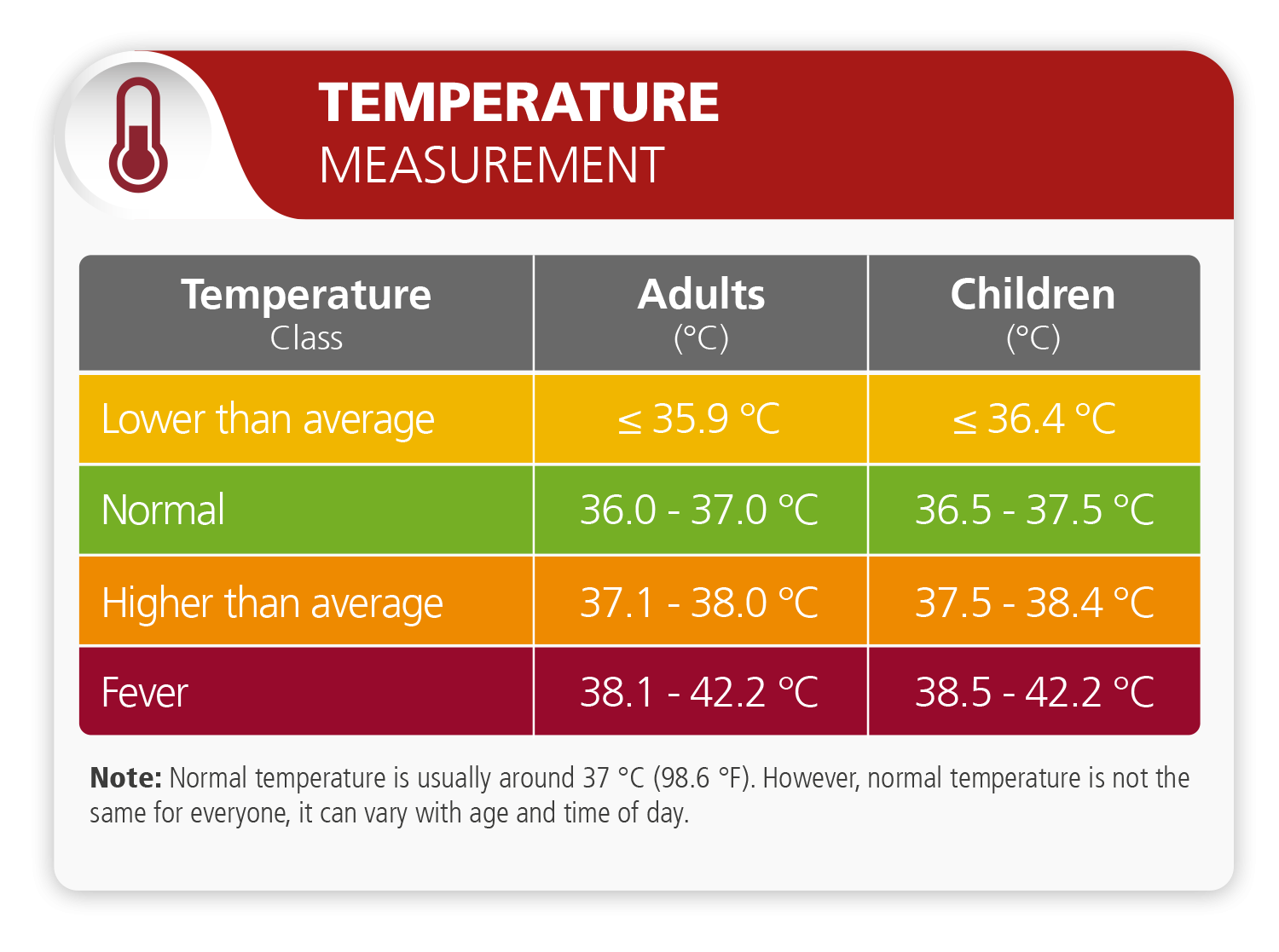
¿Qué es la "temperatura normal"?
La "temperatura normal" se considera generalmente alrededor de 37 ° c (98, 6 ° f). Sin embargo, la temperatura normal no es la misma para cada individuo. La temperatura puede variar con la edad e incluso con la hora del día. Es generalmente inferior por la mañana algo más alto por la tarde y un poco más bajo a la hora de acostarse.
¿Por qué medir?
Es de gran importancia médica medir la temperatura corporal. La razón es que varias enfermedades van acompañadas de cambios característicos en la temperatura corporal. Asimismo, el curso de ciertas enfermedades puede ser monitoreado midiendo la temperatura corporal, asimismo la eficiencia de un tratamiento iniciado puede ser mejor evaluada por el médico. La fiebre es una reacción específica a las enfermedades donde el ajuste de la temperatura por el centro del control de la temperatura se realiza para potenciar las defensas del cuerpo contra el proceso de la enfermedad. La fiebre es la forma más común de elevación patológica (relacionada con la enfermedad) en la temperatura corporal.
¿Qué precisión tienen las mediciones de termómetro?
Es importante hacer una distinción entre la precisión técnica del termómetro y la precisión clínica que se utiliza para tomar una temperatura. La primera se determina en condiciones idealizadas para garantizar la calidad del instrumento teniendo en cuenta las normas técnicas pertinentes. Una exactitud de +/-0.1 °C se puede considerar el estado actual de la tecnología para los termómetros de calidad. El usuario no debe confundir la exactitud técnica con esta exactitud en uso. Las temperaturas del cuerpo humano descritas aquí, dependen de la localización y del tiempo de la medición y son debidas a causas fisiológicas y no son debido a un mal funcionamiento del termómetro.
¿Dónde debo tomar la temperatura?
Rectal - la temperatura más fiable del núcleo se obtiene introduciendo un termómetro en el recto (medición rectal). Esta medida es precisa y tiene una baja dispersión de los resultados. El rango normal esta aproximadamente entre 36.2 °C - 37.7 °C.
Vaginal - en las mujeres, la medición de la temperatura vaginal produce una leve subestimación de la temperatura de aproximadamente entre 0,1 °C a 0,3 °C en comparación con la medida rectal y con estabilidad comparable.
Oído - Los termómetros de oído miden la temperatura del tímpano con un sensor de infrarrojos. La punta del termómetro se coloca simplemente en el canal del oído y los resultados se obtienen en un segundo! Además de la comodidad de este método, este es muy fiable si su exactitud se puede probar mediante validación clínica. Los termómetros de oído bien diseñados toman muy exactamente la temperatura sin gran dispersión en los resultados. La forma de la punta bien diseñada es la base para obtener datos fiables en bebés y niños.
Oral - la medida de la temperatura oral se puede realizar como medida bucal (en la mejilla) o como medida sublingual (debajo de la lengua). Ambas mediciones subestiman la temperatura rectal en aproximadamente 0,3 °C - 0,8 °C, siendo preferible la medida sublingual antes que la bucal.
Frente - Los termómetros de frente ofrecen el sistema menos intrusivo y por lo tanto más cómodo de medir la temperatura del cuerpo. Simplemente coloque el termómetro en la frente del paciente y un sensor infrarrojo detectara la lectura máxima mientras que un segundo sensor mide la temperatura ambiente. La diferencia entre en estas lecturas se analiza y según los offsets clínicamente establecidos, se determina una lectura de la temperatura corporal y se muestra en la pantalla LCD.
Axila - En la práctica cínica se utiliza la medición de la temperatura superficial en la axila y en la ingle. En ambos casos la extremidad respectiva se presiona contra el cuerpo para reducir cualquier influencia de la temperatura ambiente. Sin embargo, esto produce solo un resultado medianamente preciso con la desventaja de que el tiempo de medición es largo. En adultos, la medición axilar es más baja que la rectal en aproximadamente 0.5 °C a 1.5 °C! En los lactantes, estas diferencias en comparación con la temperatura rectal son mucho más pequeñas.
Vaginal - en las mujeres, la medición de la temperatura vaginal produce una leve subestimación de la temperatura de aproximadamente entre 0,1 °C a 0,3 °C en comparación con la medida rectal y con estabilidad comparable.
Oído - Los termómetros de oído miden la temperatura del tímpano con un sensor de infrarrojos. La punta del termómetro se coloca simplemente en el canal del oído y los resultados se obtienen en un segundo! Además de la comodidad de este método, este es muy fiable si su exactitud se puede probar mediante validación clínica. Los termómetros de oído bien diseñados toman muy exactamente la temperatura sin gran dispersión en los resultados. La forma de la punta bien diseñada es la base para obtener datos fiables en bebés y niños.
Oral - la medida de la temperatura oral se puede realizar como medida bucal (en la mejilla) o como medida sublingual (debajo de la lengua). Ambas mediciones subestiman la temperatura rectal en aproximadamente 0,3 °C - 0,8 °C, siendo preferible la medida sublingual antes que la bucal.
Frente - Los termómetros de frente ofrecen el sistema menos intrusivo y por lo tanto más cómodo de medir la temperatura del cuerpo. Simplemente coloque el termómetro en la frente del paciente y un sensor infrarrojo detectara la lectura máxima mientras que un segundo sensor mide la temperatura ambiente. La diferencia entre en estas lecturas se analiza y según los offsets clínicamente establecidos, se determina una lectura de la temperatura corporal y se muestra en la pantalla LCD.
Axila - En la práctica cínica se utiliza la medición de la temperatura superficial en la axila y en la ingle. En ambos casos la extremidad respectiva se presiona contra el cuerpo para reducir cualquier influencia de la temperatura ambiente. Sin embargo, esto produce solo un resultado medianamente preciso con la desventaja de que el tiempo de medición es largo. En adultos, la medición axilar es más baja que la rectal en aproximadamente 0.5 °C a 1.5 °C! En los lactantes, estas diferencias en comparación con la temperatura rectal son mucho más pequeñas.
¿Qué es importante cuando se toma la temperatura?
Esencialmente, es cierto que la temperatura corporal medida depende siempre de dónde se mide. Por lo tanto, contrariamente al consenso popular, no hay una simple temperatura "normal". Además, la temperatura corporal de una persona sana variará con la actividad y durante el día. En la medida rectal de la temperatura una diferencia típica de la temperatura de hasta 0.5 °C entre las temperaturas más altas de la tarde son fisiológicas. La temperatura corporal, típicamente, se eleva después de la actividad física. En términos generales, se hace una distinción entre la temperatura central y la superficial, donde la temperatura superficial es un resultado de la combinación de las temperaturas ambientales y las del núcleo. la temperatura del núcleo se determina mediante la inserción de un termómetro a traves de alguna apertura del cuerpo lo que proporciona la temperatura de la mucosa.

Enfermedad respiratoria
Las enfermedades respiratorias engloban las condiciones patológicas que afectan a los órganos y tejidos que hacen posible el intercambio gaseoso en organismos superiores, e incluye el estado de las vías respiratorias superiores, tráquea, bronquios, bronquiolos, alvéolos, pleura y cavidad pleural, y los nervios y los músculos de la respiración. Las enfermedades respiratorias varían entre las leves y auto limitantes como el resfriado común hasta otras potencialmente mortales como la neumonía bacteriana, la embolia pulmonar, el asma aguda y el cáncer de pulmón.
¿Qué ocurre durante la respiración?
Inhalamos y exhalamos más de 20.000 veces al día. Cuando inhalamos el tórax se eleva y el diafragma se expande hacia abajo creando un vacío parcial en el tórax. Este vacío absorbe el aire inhalado hacia los conductos respiratorios superiores e inferiores. Al exhalar los pulmones y el pecho vuelven a su posición inicial y el aire usado es expulsado del cuerpo a través de los conductos respiratorios. La respiración se ajusta con precisión a la condición metabólica en cada momento, por ejemplo al reposo o la actividad física, por el llamado centro respiratorio del cerebro.
¿Qué es el enfisema pulmonar?
El enfisema pulmonar, la distención permanente de los pequeños sacos de aire, se caracteriza por que estos pequeños sacos de aire revientan. Se presenta dificultad respiratoria en todas las formas de enfisema.
¿Qué es el asma?
El asma se hace evidente por el jadeo frecuente, la falta de aire y los silbidos. Como con la bronquitis crónica, los bronquios se inflaman y se obstruyen con la flema mientras que los cilios se conglutinan. Los conductos respiratorios también responden a ciertos estímulos con espasmos musculares a menudo causados por alérgenos como el polen o los acaros, pero también el estrés y la contaminación ambiental.
¿Qué es la bronquitis?
Con la bronquitis la membrana mucosa de los bronquios se inflaman. Si esto persiste durante un largo período, se denomina bronquitis crónica. La tos constante, la respiración difícil, el exceso de moco y el esputo son síntomas típicos.
¿Cómo se pueden tratar los trastornos respiratorios?
Un cierto alivio para los desórdenes respiratorios se puede obtener a menudo eliminando las causas de las reacciones alérgicas, por ejemplo evitando el polen y manteniendo el hogar libre del polvo. También se recomienda encarecidamente evitar el tabaquismo y los fumadores.