Informacije o zdravlju
Kardiovaskularni – Dišni sustav – Vrućica
Ovdje se nalazi sažeta lista često postavljanih pitanja. Ako imate bilo kakvih dodatnih pitanja, ne ustručavajte se kontaktirati nas.
Kardiovaskularna bolest
Kardiovaskularne bolesti (KVB) jesu klasa bolesti koje uključuju srce ili krvne žile. Pod kardiovaskularne bolesti spadaju koronarne bolesti srca (CAD) poput angine i infarkta miokarda (obično poznat kao srčani udar). Druge KVB uključuju moždani udar, zatajenje srca, hipertenzivnu bolest srca, reumatsku bolest srca, kardiomiopatiju, srčanu aritmiju, prirođene bolesti srca, valvularnu bolest srca, karditis, aneurizme aorte i još mnoge druge bolesti.
Što je visoki krvni tlak?
Krvni tlak je pritisak krvi na arterije kad srce kuca (sistolički tlak) i kada srce miruje (dijastolički tlak). Mjeri se milimetrima stupca žive (mmHg). Visok krvni tlak (hipertenzija) se u odraslih definira kao krvni tlak jednak ili viši od 140 mmHg sistoličkog tlaka ili viši od ili jednak 90 mmHg dijastoličkog tlaka.
Visok krvni tlak izravno utječe na rizik od srčanih koronarnih bolesti (koje uzrokuju srčani udar) te moždanog udara, posebice u kombinaciji s drugim rizičnim pokazateljima.
Visok krvni tlak javlja se kod djece i kod odraslih, ali najčešće kod ljudi starijih od 35 godina. Naročito je prevalentan kod afro-Amerikanaca, sredovječnih i starijih ljudi, pretilih osoba, alkoholičara i žena koje uzimaju kontracepcijske pilule. Ponekad je nasljedan, no neki ljudi kojima je u obitelji visok krvni tlak veoma izražen nikad nemaju probleme s njim. Ljudi koji boluju od šećerne bolesti, gihta ili bubrežnih bolesti također su skloniji imati visok krvni tlak.
Visok krvni tlak izravno utječe na rizik od srčanih koronarnih bolesti (koje uzrokuju srčani udar) te moždanog udara, posebice u kombinaciji s drugim rizičnim pokazateljima.
Visok krvni tlak javlja se kod djece i kod odraslih, ali najčešće kod ljudi starijih od 35 godina. Naročito je prevalentan kod afro-Amerikanaca, sredovječnih i starijih ljudi, pretilih osoba, alkoholičara i žena koje uzimaju kontracepcijske pilule. Ponekad je nasljedan, no neki ljudi kojima je u obitelji visok krvni tlak veoma izražen nikad nemaju probleme s njim. Ljudi koji boluju od šećerne bolesti, gihta ili bubrežnih bolesti također su skloniji imati visok krvni tlak.
Koji su simptomi visokog krvnog tlaka?
Visoki krvni tlak ponekad se naziva "tihim ubojicom" zato što obično nema znakova upozorenja ili simptoma koji upućuju na njega. Mnogi ljudi nisu svjesni da imaju visok krvni tlak. Zato je važno redovito provjeravati krvni tlak.
Što uzrokuje visok krvni tlak?
Iako je uzrok visokog krvnog tlaka kod mnogih ljudi nejasan, neki faktori – poput neredovite ili nikakve tjelovježbe, loše ishrane, pretilosti, starosti ili genetike – mogu uzrokovati visok krvni tlak.
Što su sistolički i dijastolički krvni tlak?
Krvni tlak se mjeri očitavanjem milimetara stupca žive (mmHg), te se bilježi kao sistolički tlak, pritisak krvi na stijenku arterija kad srce kuca, kroz dijastolički tlak, pritisak između otkucaja. Na primjer, krvni tlak koji se zapisuje kao 120/80 mmHg, odnosno 120 kroz 80. Sistolički tlak bi tu bio 120, a dijastolički 80.
Kako se definira normalni krvni tlak?
Nacionalni odbor za prevenciju, detekciju, evaluaciju i liječenje hipertenzije klasificirao je mjerenja krvnog tlaka u nekoliko kategorija:
- "Normalan" Sistolički krvni tlak je manji od 120 a dijastolički manji od 80 mmHg.
- "Prehipertenzija" Sistolički tlak 120-139 mmHg, dijastolički 80-89 mmHg.
- "Prvi stupanj hipertenzije" Sistolički tlak 140-159mmHg, dijastolički tlak 90-99mmHg ili više.
- "Drugi stupanj hipertenzije" Sistolički tlak veći od 160 mmHg ili dijastolički tlak veći od 100 mmHg.
Koji se zdravstveni problemi povezuju s visokim krvnim tlakom?
Nekoliko potencijalno ozbiljnih zdravstvenih tegoba povezano je s visokim krvnim tlakom, uključujući:
- Ateroskleroza: Bolest arterija uzrokovana nakupljanjem plaka ili masnih naslaga unutar stijenki krvnih žila. Hipertenzija potpomaže naslagivanju zbog povećanog pritiska na stijenke arterija.
- Srčana bolest: Zatajenje srca (srce ne može adekvatno pumpati krv), ishemična srčana bolest (srčano tkivo ne dobiva dovoljno krvi), te hipertenzivna hipertrofična kardiomiopatija (povećanje srca) su svi povezani s visokim krvnim tlakom.
- Bubrežne bolesti: Hipertenzija može oštetiti krvne žile i filtere u bubrezima zbog čega bubrezi ne mogu pravilno odstranjivati otpadne tvari.
- Moždani udar: Hipertenzija može dovesti do moždanog udara, bilo pospješujući aterosklerozu (koja može uzrokovati začepljenja i/ili ugruške) ili oslabljivanjem stijenke krvnih žila uzrokujući njihovo pucanje.
- Očne bolesti: Hipertenzija može uzrokovati oštećenja sitnih krvnih žilica u mrežnici oka.
Kako mogu znati imam li visok krvni tlak?
Krvni tlak obično nema veoma vidljive simptome, zbog čega ga obično ne možete osjetiti. Zbog toga hipertenziju obično dijagnosticira stručnjak zdravstvene njege prilikom redovitog posjeta. Ovo je posebice bitno za znati ako imate bliskog rođaka koji ima visok krvni tlak ili se kod njega očituju čimbenici rizika.
Ako je vaš krvni pritisak ekstremno visok, mogli biste patiti od jakih glavobolja, boli u prsima, zatajenja srca (posebice ako teško dišete ili ne podnosite dobro tjelovježbu). Ako imate i jedan od ovih simptoma, čim prije zatražite liječenje.
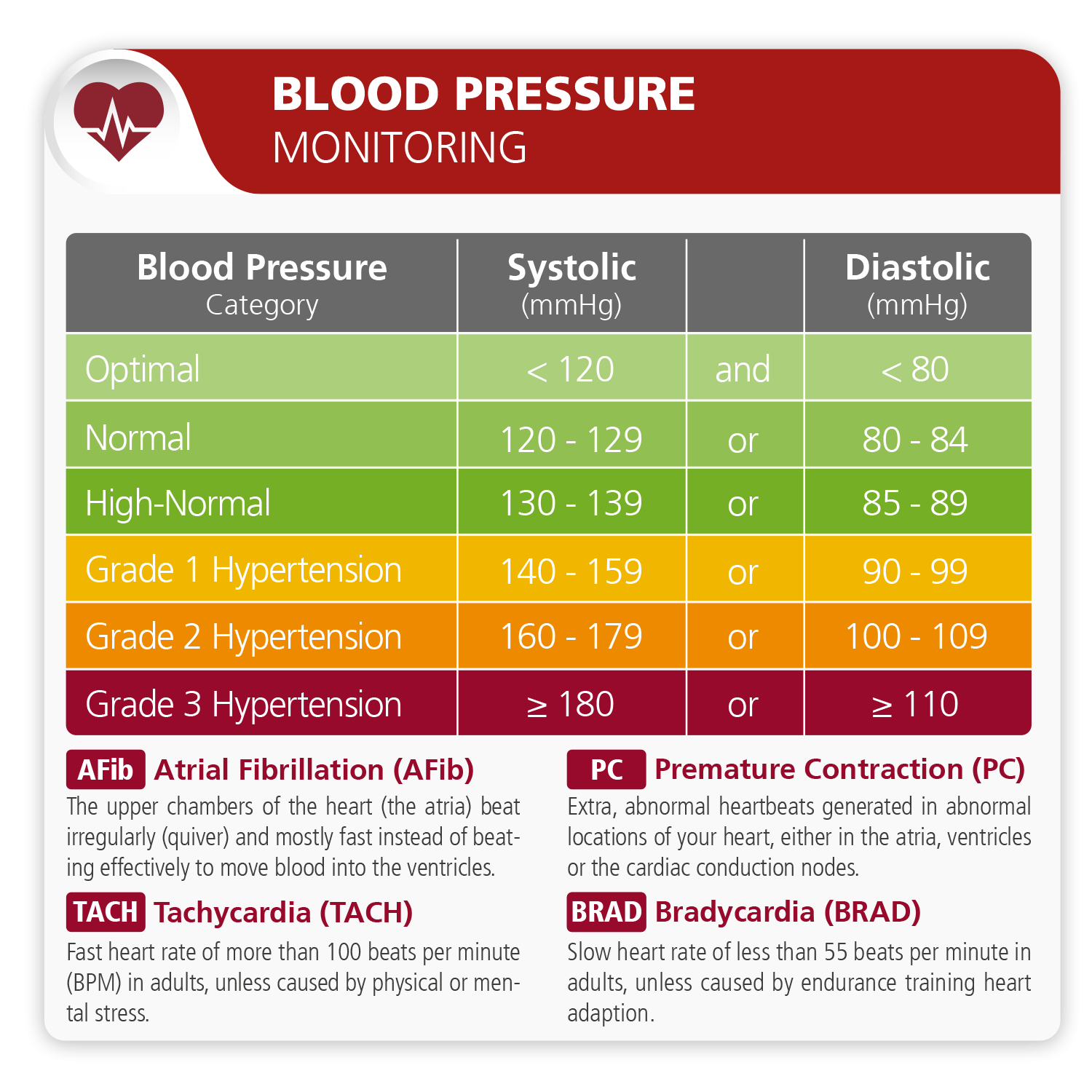
Preporučena razina krvnog tlaka:
Ako je vaš krvni pritisak ekstremno visok, mogli biste patiti od jakih glavobolja, boli u prsima, zatajenja srca (posebice ako teško dišete ili ne podnosite dobro tjelovježbu). Ako imate i jedan od ovih simptoma, čim prije zatražite liječenje.
Preporučena razina krvnog tlaka:
| Blood Pressure Category | Systolic (mmHG) | Diastolic (mmHG) | |
| Optimal | < 120 | and | < 80 |
| Normal | 120-129 | or | 80-84 |
| High-normal | 130-139 | or | 85-89 |
| Grade 1 Hypertension (mild) | 140-159 | or | 90-99 |
| Grade 2 Hypertension (moderate) | 160-179 | or | 100-109 |
| Grade 3 Hypertension | 180 or higher | or | 100 or higher |
Kako dolazi do visokog krvnog tlaka?
Srce pumpa krv u tijelo kroz arterije. Velike arterije koje izlaze iz srca nadovezuju se na manje arterije koje se nazivaju arteriole. Arteriole se dalje nadovezuju na manje žilice zvane kapilare, koje dovode kisik i hranjive tvari u sve organe u tijelu. Krv se potom vraća kroz vene.
Određeni živčani impulsi uzrokuju dilataciju (proširivanje) ili kontrakciju (stanjivanje). Ako su žile raširene, krv slobodno teče kroz njih. Ako su sužene, krv teže teče kroz njih te se povećava pritisak unutar njih. Tada može doći do povišenja krvnog tlaka. Kada se ovo dogodi, srce se napreže a krvne žile se mogu oštetiti. Promjene u žilama koje dovode krv u bubrege ili mozak mogu utjecati na rad tih organa.
Srce, mozak i bubrezi mogu trpjeti povišenje tlaka dulje vrijeme. Zbog toga možete godinama živjeti bez ikakvih simptoma ili nuspojava. To ne znači da vam to nužno ne škodi. Visok krvni tlak uzrokuje velik rizik od moždanog udara, srčanog udara, zatajenja srca i bubrega.
Određeni živčani impulsi uzrokuju dilataciju (proširivanje) ili kontrakciju (stanjivanje). Ako su žile raširene, krv slobodno teče kroz njih. Ako su sužene, krv teže teče kroz njih te se povećava pritisak unutar njih. Tada može doći do povišenja krvnog tlaka. Kada se ovo dogodi, srce se napreže a krvne žile se mogu oštetiti. Promjene u žilama koje dovode krv u bubrege ili mozak mogu utjecati na rad tih organa.
Srce, mozak i bubrezi mogu trpjeti povišenje tlaka dulje vrijeme. Zbog toga možete godinama živjeti bez ikakvih simptoma ili nuspojava. To ne znači da vam to nužno ne škodi. Visok krvni tlak uzrokuje velik rizik od moždanog udara, srčanog udara, zatajenja srca i bubrega.
Što visok krvni tlak čini vašem tijelu?
Visok krvni tlak zadaje dodatan posao vašem srcu i arterijama. Srce mora pumpati jače, dok su arterije koje provode krv pod većim pritiskom. Ako visok krvni tlak potraje dulje vrijeme, krv i arterije neće funkcionirati kako bi trebali. Ostali organi u tijelu također mogu biti zahvaćeni. Povećava se rizik od moždanog udara, kroničnog zatajenja srca, zatajenja bubrega i srčanog udara. Ako se uz visok krvni tlak očituje i pretilost, osoba puši, ima visoku razinu kolesterola ili šećernu bolest, rizik od srčanog i moždanog udara se višestruko povećava.
Što ako se radi o niskom krvnom tlaku?
Do određenih granica, što je tlak niži, to bolje. Kod većine ljudi nizak krvni tlak nije zapravo nizak dok se ne počnu pojavljivati simptomi, kao što su vrtoglavica ili padanje u nesvijest. Kod određenih bolesti je moguće da je krvni tlak prenizak. Primjeri:
- Određeni nervni ili endokrini poremećaji
- Produženu ležanje
- Smanjenje količine krvi zbog intenzivnog krvarenja (hemoragije) ili dehidracije
Krvni tlak niži od 120/80 mmHg se obično smatra idealnim. Tlak viši od navedenog povećava rizik od oboljenja od kardiovaskularnih bolesti. Imate li neuobičajeno nizak krvni tlak, potražite stručnu pomoć.
Kako možete smanjiti rizik?
Postoji nekoliko stvari pomoću kojih krvni tlak možete držati unutar zdravih granica.
- Redovite provjeravajte krvni tlak
- Zdravo se hranite
- Održavajte zdravu tjelesnu masu
- Redovito se bavite tjelovježbom
- Smanjite unos alkohola
- Nemojte pušiti cigarete
- Spriječite ili liječite dijabetes
Je li nizak krvni tlak razlog za brigu?
Za razliku od visokog krvnog tlaka, nizak krvni tlak ne bi trebao odmah biti razlog za brigu osim ako se ne počnu pojavljivati vidljivi simptomi niskog krvnog tlaka. Dijagnosticiranje niskog krvnog tlaka uvelike ovisi o pojavljivanju znanih simptoma niskog krvnog tlaka. Dok do toga ne dođe, liječnici uglavnom niska očitanja tlaka smatraju normalnim. Razlog tome je taj što neki ljudi mogu imati niži krvni tlak od ostalih a i dalje biti potpuno zdravi.
No, ako osobi koja ima visok krvni tlak isti naglo padne bez popratnih simptoma, liječnici obično takvu osobu stave na promatranje. U ovom stadiju liječenje često nije niti potrebno. U pravilu se podrazumijeva da je krvni tlak niži od 90/60 nizak krvni tlak. Doduše, brojke ni na koji način ne mogu potvrditi da se radi o hipotenziji dokle god nema mjerljivih simptoma. Dijagram niskog krvnog tlaka prikazuje različite simptome uglavnom vezane uz smanjenje krvnog tlaka.
No, ako osobi koja ima visok krvni tlak isti naglo padne bez popratnih simptoma, liječnici obično takvu osobu stave na promatranje. U ovom stadiju liječenje često nije niti potrebno. U pravilu se podrazumijeva da je krvni tlak niži od 90/60 nizak krvni tlak. Doduše, brojke ni na koji način ne mogu potvrditi da se radi o hipotenziji dokle god nema mjerljivih simptoma. Dijagram niskog krvnog tlaka prikazuje različite simptome uglavnom vezane uz smanjenje krvnog tlaka.
Što obično uzrokuje nizak krvni tlak?
Uzročnici niskog krvnog tlaka variraju. Lijekovi koji se koriste u kirurgiji poput anestezije znaju utjecati na smanjenje krvnog tlaka. Čest uzrok je i gubitak krvi prilikom operacije ili u slučaju nesreće. Ovo također može uzrokovati nizak krvni tlak. Liječenje visokog krvnog tlaka ponekad može rezultirati niskim krvnim tlakom kao nuspojavom. Posebice treba spomenuti diuretike. Zlouporaba ovih lijekova može prouzročiti pad krvnog tlaka na opasno nisku razinu.
Liječenje visokog sistoličkog krvnog tlaka je često uzrok padu dijastoličkog krvnog tlaka kod starijih ljudi. Razina može biti toliko niska da je opasna po život. Pad dijastoličkog krvnog tlaka je izravan rezultat pokušaja smanjenja visokog sistoličkog krvnog tlaka. Ostala oboljenja i bolesti koje uzrokuju pad krvnog tlaka su šećerna bolest, nesvjestice i dehidracija. Neke žene imaju nizak krvni tlak tijekom toplog vremena ili tijekom dijete.
Liječenje visokog sistoličkog krvnog tlaka je često uzrok padu dijastoličkog krvnog tlaka kod starijih ljudi. Razina može biti toliko niska da je opasna po život. Pad dijastoličkog krvnog tlaka je izravan rezultat pokušaja smanjenja visokog sistoličkog krvnog tlaka. Ostala oboljenja i bolesti koje uzrokuju pad krvnog tlaka su šećerna bolest, nesvjestice i dehidracija. Neke žene imaju nizak krvni tlak tijekom toplog vremena ili tijekom dijete.
Koliko je važno mjeriti krvni tlak kod kuće? Što je sindrom bijele kute?
Proteklih godina, ljudi su se oslanjali na liječničko mjerenje krvnog tlaka. To je značilo da su ljudi morali redovito odlaziti u bolnicu, kliniku ili k liječniku kako bi izmjerili krvni tlak. Razvojem tehnologije pojedinci sada mogu nabaviti kućne tlakomjere i mjeriti si tlak kod kuće.
Ovo je nevjerojatno bitno za mjerenje krvnog tlaka u svijetu. Liječnici su to uočili, te to potiču. Mjerenje krvnog tlaka kod kuće pomoglo je liječnicima u kontroliranju hipertenzije njihovih pacijenata, koje je sada lakše, a rezultati liječenja su bolji. Mjerenje krvnog tlaka kod kuće učinkovito rješava problem sindroma bijele kute. Pod time se misli na visoka očitanja tlaka uzrokovana napetošću i strahom koji se pojavljuju prilikom posjeta liječniku. Dodatna prednost mjerenja krvnog tlaka kod kuće je mogućnost lakšeg detektiranja jutarnje hipertenzije koja se očituje prerano ujutro kako bi je liječnici mogli uočiti na vrijeme. Doduše, za to je potreban poseban tlakomjer koji ima tehnologiju koja to omogućuje.
Ovo je nevjerojatno bitno za mjerenje krvnog tlaka u svijetu. Liječnici su to uočili, te to potiču. Mjerenje krvnog tlaka kod kuće pomoglo je liječnicima u kontroliranju hipertenzije njihovih pacijenata, koje je sada lakše, a rezultati liječenja su bolji. Mjerenje krvnog tlaka kod kuće učinkovito rješava problem sindroma bijele kute. Pod time se misli na visoka očitanja tlaka uzrokovana napetošću i strahom koji se pojavljuju prilikom posjeta liječniku. Dodatna prednost mjerenja krvnog tlaka kod kuće je mogućnost lakšeg detektiranja jutarnje hipertenzije koja se očituje prerano ujutro kako bi je liječnici mogli uočiti na vrijeme. Doduše, za to je potreban poseban tlakomjer koji ima tehnologiju koja to omogućuje.
Tlakomjer za nadlakticu ili zapešće?
Oba tipa tlakomjera daju precizne i pouzdane rezultate. Tlakomjeri za nadlakticu se koriste na tradicionalniji način idealan za kućnu uporabu, dok su tlakomjeri za zapešće manji i praktičniji za korištenje prilikom putovanja.
SpO2 & Heart rate
The World Health Organization (WHO) and the International Association of Cardiologists emphasize that regular measurement of heart rate is especially recommended for adults over 50 years as a preventive action to aid in early detection of cardiovascular disease or aggravation of the existing disease. A home-use pulse oximeter can serve as valid instruments for the assessment of heart rate in healthy adults.
Which conditions affect the Oxygen Saturation?
Blood disorders, circulatory problems, and lung issues may negatively affect your blood oxygen saturation level, as they may prevent you from adequately absorbing or transporting oxygen.
Examples of conditions that can affect your O2 saturation level include:
- Chronic obstructive pulmonary disease (COPD), including emphysema and chronic bronchitis
- Asthma
- Collapsed lung (pneumothorax)
- Anemia
- Heart disease (In relate to BPM, ex: PARR function)
- Pulmonary embolism
- Congenital heart defects
How to measure Blood Oxygen?
The most common method of measuring oxygen saturation is pulse oximetry. It is an easy, painless, non-invasive method wherein a probe is placed on the fingertip or earlobe to measure the oxygen saturation indirectly.
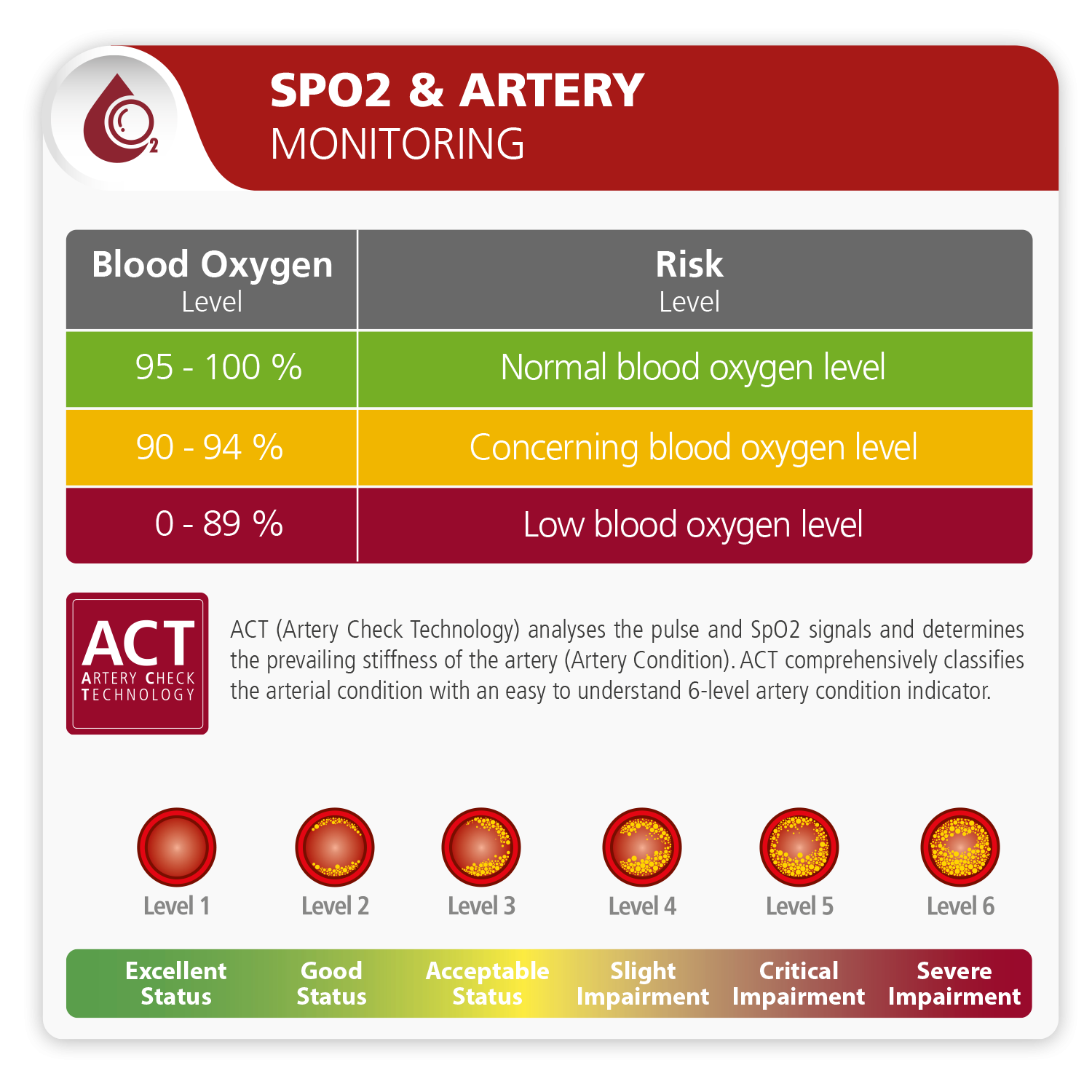
Why measure SpO2?
Measurement of oxygen saturation is particularly important for patients with health conditions that can reduce the level of oxygen in the blood. These conditions include chronic obstructive pulmonary disease (COPD), asthma, pneumonia, lung cancer, anemia, heart failure, heart attack, and other cardiopulmonary disorders. For adults, the normal range of SpO2 is 95 – 100%. A value lower than 90% is considered low oxygen saturation, which requires external oxygen supplementation.
What happens when oxygen saturation is low?
The most common symptoms of hypoxemia include headache, rapid heart rate, coughing, shortness of breath, wheezing, confusion, and blueness of the skin and mucus membranes (cyanosis).
A drop in oxygen saturation below the critical level should be treated with oxygen supplementation. Depending on the severity of the condition, a physician can prescribe supplemental oxygen, which has the most direct effect on the oxygen saturation level.
Under clinical use, technical mishaps such as circuit disconnection, airway dislodgement or obstruction, or inadequate oxygen administration were identified sooner and providers could respond before adverse events occurred.
How to improve blood oxygen levels?
Eating a healthy and balanced diet can also help improve blood oxygen saturation. Since iron deficiency is one of the major causes of low oxygen saturation, eating foods that are rich in iron, such as meat, fish, kidney beans, lentils, and cashew nuts, can be helpful.
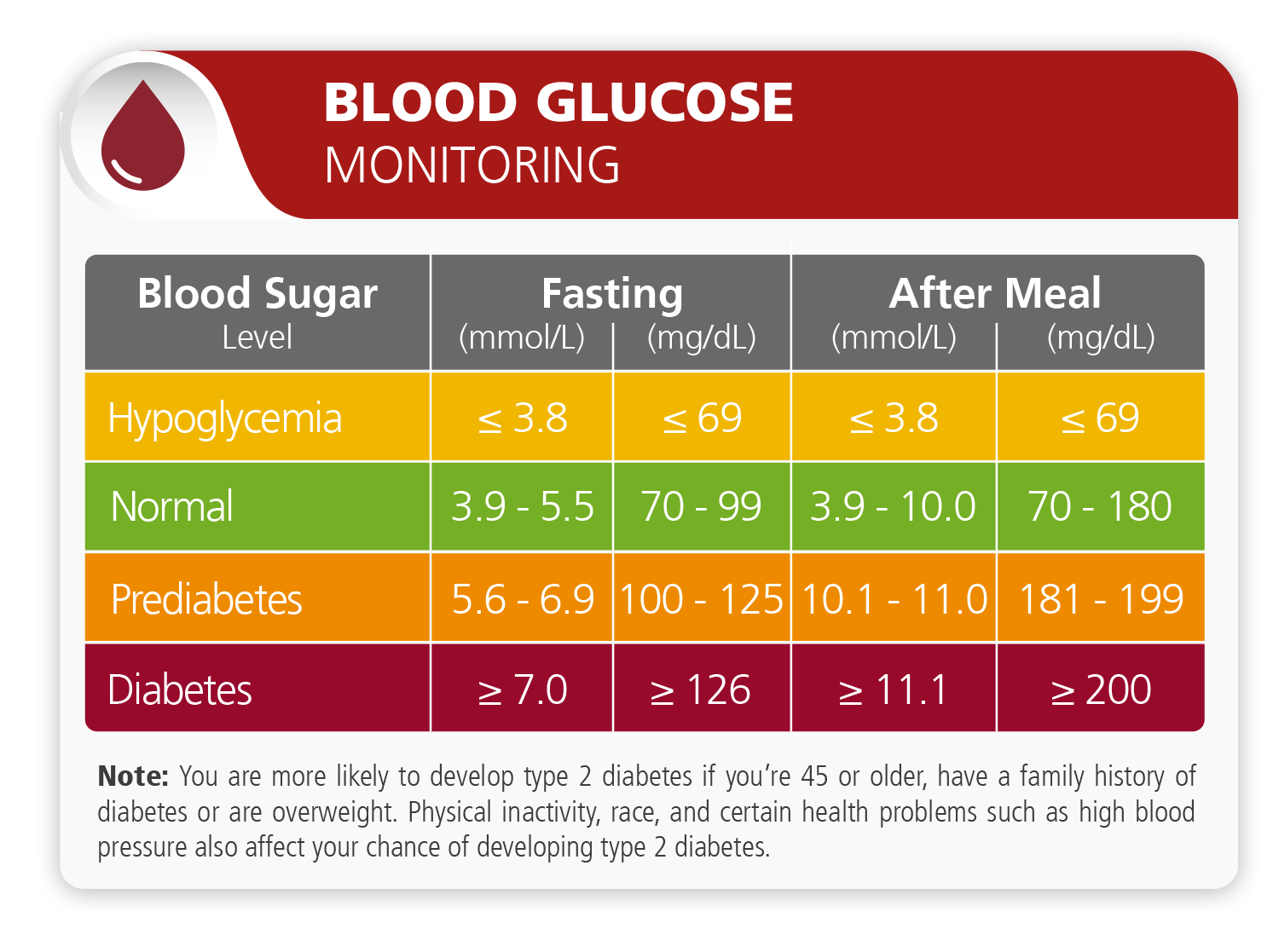
Diabetes
Diabetes mellitus (DM), commonly known as diabetes, is a group of metabolic disorders characterized by high blood sugar levels over a prolonged period. Symptoms of high blood sugar include frequent urination, increased thirst, and increased hunger. If left untreated, diabetes can cause many complications. Acute complications can include diabetic ketoacidosis, hyperosmolar hyperglycemic state, or death. Serious long-term complications include cardiovascular disease, stroke, chronic kidney disease, foot ulcers, and damage to the eyes.
What is Diabetes?
Diabetes is a disease that occurs when your blood glucose, also called blood sugar, is too high. Blood glucose is your main source of energy and comes from the food you eat. Insulin, a hormone made by the pancreas, helps glucose from food get into your cells to be used for energy. Sometimes your body doesn’t make enough - or any - insulin or doesn’t use insulin well. Glucose then stays in your blood and doesn’t reach your cells.
Over time, having too much glucose in your blood can cause health problems. Although diabetes has no cure, you can take steps to manage your diabetes and stay healthy. Sometimes people call diabetes a touch of sugar or borderline diabetes. These terms suggest that someone doesn’t really have diabetes or has a less serious case, but every case of diabetes is serious.
Over time, having too much glucose in your blood can cause health problems. Although diabetes has no cure, you can take steps to manage your diabetes and stay healthy. Sometimes people call diabetes a touch of sugar or borderline diabetes. These terms suggest that someone doesn’t really have diabetes or has a less serious case, but every case of diabetes is serious.
What are the symptoms of diabetes?
Symptoms of diabetes include:
- increased thirst and urination
- increased hunger
- fatigue
- blurred vision
- numbness or tingling in the feet or hands
- sores that do not heal
- unexplained weight loss
What are the different types of diabetes?
The most common types of diabetes are type 1, type 2, and gestational diabetes.
Type 1 diabetes - If you have type 1 diabetes, your body does not make insulin. Your immune system attacks and destroys the cells in your pancreas that make insulin. Type 1 diabetes is usually diagnosed in children and young adults, although it can appear at any age. People with type 1 diabetes need to take insulin every day to stay alive.
Type 2 diabetes - If you have type 2 diabetes, your body does not make or use insulin well. You can develop type 2 diabetes at any age, even during childhood. However, this type of diabetes occurs most often in middle-aged and older people. Type 2 is the most common type of diabetes.
Gestational diabetes - Gestational diabetes develops in some women when they are pregnant. Most of the time, this type of diabetes goes away after the baby is born. However, if you’ve had gestational diabetes, you have a greater chance of developing type 2 diabetes later in life. Sometimes diabetes diagnosed during pregnancy is actually type 2 diabetes.
Other types of diabetes - Less common types include monogenic diabetes, which is an inherited form of diabetes, and cystic fibrosis-related diabetes.
Type 1 diabetes - If you have type 1 diabetes, your body does not make insulin. Your immune system attacks and destroys the cells in your pancreas that make insulin. Type 1 diabetes is usually diagnosed in children and young adults, although it can appear at any age. People with type 1 diabetes need to take insulin every day to stay alive.
Type 2 diabetes - If you have type 2 diabetes, your body does not make or use insulin well. You can develop type 2 diabetes at any age, even during childhood. However, this type of diabetes occurs most often in middle-aged and older people. Type 2 is the most common type of diabetes.
Gestational diabetes - Gestational diabetes develops in some women when they are pregnant. Most of the time, this type of diabetes goes away after the baby is born. However, if you’ve had gestational diabetes, you have a greater chance of developing type 2 diabetes later in life. Sometimes diabetes diagnosed during pregnancy is actually type 2 diabetes.
Other types of diabetes - Less common types include monogenic diabetes, which is an inherited form of diabetes, and cystic fibrosis-related diabetes.
What causes type 1 diabetes?
Type 1 diabetes occurs when your immune system, the body’s system for fighting infection, attacks and destroys the insulin-producing beta cells of the pancreas. Scientists think type 1 diabetes is caused by genes and environmental factors, such as viruses, that might trigger the disease. Studies such as TrialNet are working to pinpoint causes of type 1 diabetes and possible ways to prevent or slow the disease.
What causes type 2 diabetes?
Type 2 diabetes - the most common form of diabetes - is caused by several factors, including lifestyle factors and genes.
Overweight, obesity, and physical inactivity - You are more likely to develop type 2 diabetes if you are not physically active and are overweight or obese. Extra weight sometimes causes insulin resistance and is common in people with type 2 diabetes. The location of body fat also makes a difference. Extra belly fat is linked to insulin resistance, type 2 diabetes, and heart and blood vessel disease. To see if your weight puts you at risk for type 2 diabetes, check out these Body Mass Index (BMI) charts.
Insulin resistance - Type 2 diabetes usually begins with insulin resistance, a condition in which muscle, liver, and fat cells do not use insulin well. As a result, your body needs more insulin to help glucose enter cells. At first, the pancreas makes more insulin to keep up with the added demand. Over time, the pancreas can’t make enough insulin, and blood glucose levels rise.
Overweight, obesity, and physical inactivity - You are more likely to develop type 2 diabetes if you are not physically active and are overweight or obese. Extra weight sometimes causes insulin resistance and is common in people with type 2 diabetes. The location of body fat also makes a difference. Extra belly fat is linked to insulin resistance, type 2 diabetes, and heart and blood vessel disease. To see if your weight puts you at risk for type 2 diabetes, check out these Body Mass Index (BMI) charts.
Insulin resistance - Type 2 diabetes usually begins with insulin resistance, a condition in which muscle, liver, and fat cells do not use insulin well. As a result, your body needs more insulin to help glucose enter cells. At first, the pancreas makes more insulin to keep up with the added demand. Over time, the pancreas can’t make enough insulin, and blood glucose levels rise.
Who is more likely to develop type 2 diabetes?
You are more likely to develop type 2 diabetes if you are age 45 or older, have a family history of diabetes, or are overweight. Physical inactivity, race, and certain health problems such as high blood pressure also affect your chance of developing type 2 diabetes. You are also more likely to develop type 2 diabetes if you have prediabetes or had gestational diabetes when you were pregnant. Learn more about risk factors for type 2 diabetes.
What health problems can people with diabetes develop?
Over time, high blood glucose leads to problems such as:
- heart disease
- stroke
- kidney disease
- eye problems
- dental disease
- nerve damage
- foot problems
Vrućica
Vrućica je jedan od obrambenih mehanizama tijela. Kada bakterije ili virusi dospiju u vaše tijelo i počnu remetiti njegov rad, tijelo prelazi u defenzivu te se aktivira imunološki sistem. Kada se ovo dogodi, središnji živčani sustav omogućuje porast temperature tijela više od uobičajene. Viša temperatura tako ubrzava metabolizam i sprječava utjecaj patogenih organizama.
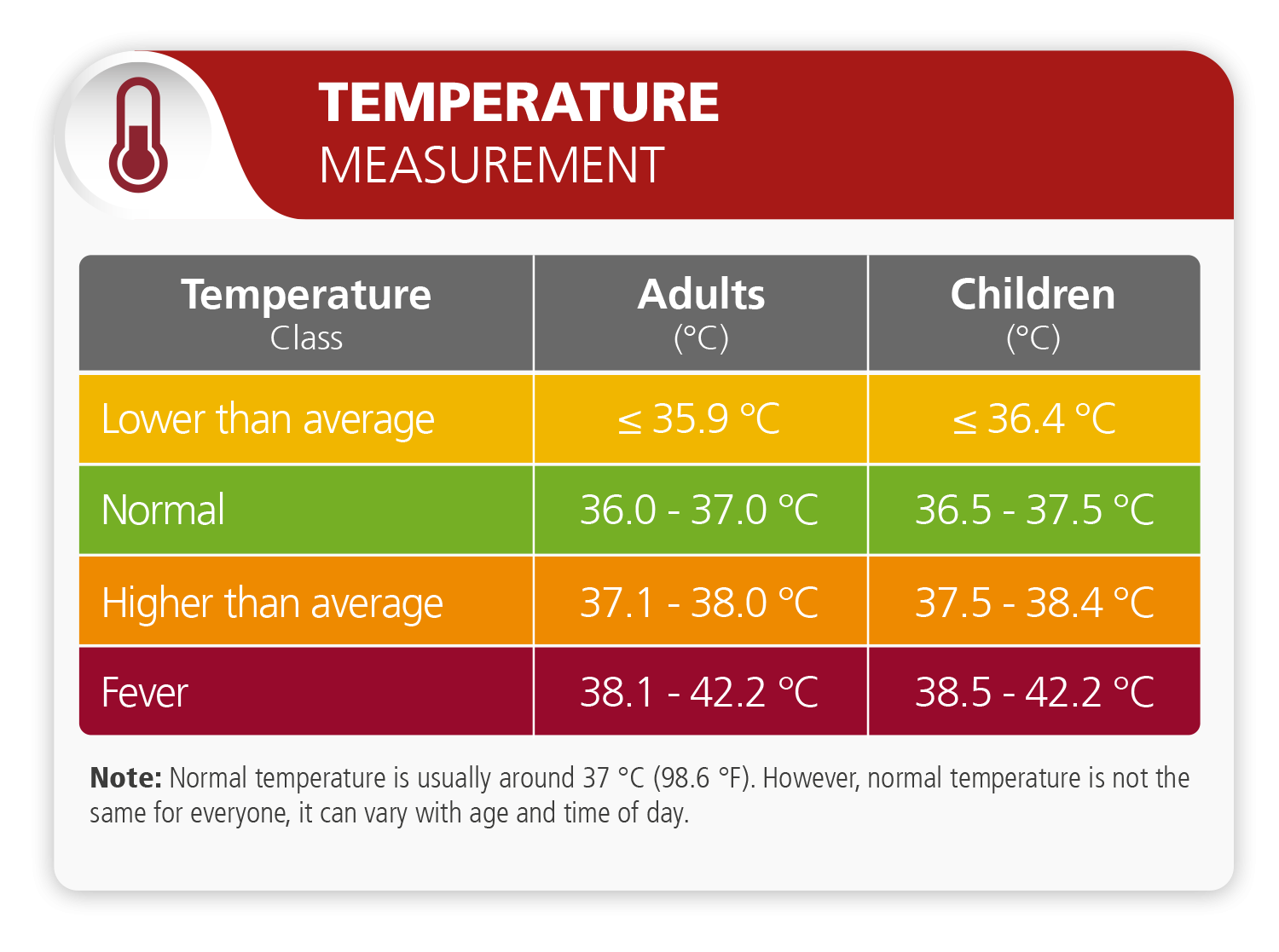
Što je "normalna temperatura"?
Normalna temperatura iznosi oko 37 °C (98,6 °F). Doduše, normalna temperatura nije jednakog iznosa kod svakog pojedinca. Temperatura varira ovisno o godinama, čak i o tome koje je doba dana. Obično je najniža ujutro, najviša popodne te ponešto niža tijekom spavanja.
Zašto mjerimo tjelesnu temperaturu?
Od iznimne je medicinske važnosti redovito mjeriti tjelesnu temperaturu. Razlog tome je broj bolesti koje su povezane sa značajnim promjenama tjelesne temperature. Isto tako, progresija određenih bolesti može se pratiti mjerenjem tjelesne temperature, a liječnik može procijeniti djelotvornost započetog liječenja. Vrućica je reakcija na stimuluse izazvane bolešću, u kojem se slučaju regularna temperatura u kontrolnom centru mijenja kako bi se ojačala obrambena sposobnost tijela tijekom bolesti. Vrućica je najčešći oblik patološkog povišenja tjelesne temperature (vezanog uz bolesti).
Koliko su precizna mjerenja temperature toplomjerom?
Potrebno je prvotno odrediti jasnu razliku između tehničke preciznosti samog toplomjera i kliničke preciznosti mjerenja temperature. Preciznost toplomjera se određuje u idealiziranim uvjetima koji mogu jamčiti kvalitetu instrumenta, uzevši u obzir relevantne tehničke standarde. Preciznost od +/- 0.1°C se smatra vrhunskim visokokvalitetnim termometrom. Korisnik ne smije poistovjetiti ovu tehničku preciznost s preciznošću prilikom uporabe. Ljudska temperatura koja je ovdje opisana, a ovisi o lokaciji mjerenja i vremenu, ima veze s fiziološkim faktorima te nije vezana uz potencijalno neispravan termometar.
Gdje mjerimo temperaturu?
Rektalno - Najpouzdanija metoda mjerenja je umetanjem termometra u rektum (rektalno mjerenje). Ovo mjerenje je precizno s veoma malim postotkom odstupanja. Normalni raspon temperature je između 36,2°C i 37,7 °C.
Vaginalno - Kod žena, mjerenje tjelesne temperature na ovaj način pokazuje blago niži rezultat, u prosjeku 0,1°C do 0,3°C u usporedbi s rektalnim mjerenjem slične stabilnosti.
Ušno - Ušni toplomjeri mjere temperaturu bubnjića infracrvenim senzorom. Vršak toplomjera se jednostavno postavlja u ušni kanal, a rezultati se očitavaju u roku jedne sekunde! Osim što je prikladna, ova metoda je veoma pouzdana u slučaju kad se pouzdanost može dokazati kliničkom validacijom. Pomno dizajnirani ušni toplomjeri mjere veoma precizno bez velikih odstupanja. Optimiziran oblik vrška je osnova za dobivanje pouzdanih rezultata kod novorođenčadi i beba.
Oralno - Oralno mjerenje može se vršiti bukalno (prema obrazu) ili kao sublingvalno mjerenje (ispod jezika). Oba mjerenja imaju odstupanje od rezultata dobivenih rektalnim mjerenjem između 0.3°C – 0.8°C. Sublingvalno mjerenje smatra se preferabilnijim od bukalnog.
Čelo - Čeoni toplomjer nudi najneintruzivniji, te tako i najudobniji način mjerenja temperature. Jednostavno prislonite toplomjer na čelo pacijenta, a infracrveni senzor će detektirati najviše očitanje, dok će drugi senzor izmjeriti sobnu temperaturu. Razlika u mjerenjima se analizira, te ovisno o klinički uspostavljenim odstupanjima, očitanje tjelesne temperature se određuje i prikazuje na LCD zaslonu.
Pazuh - Mjerenja površinske tjelesne temperature u kliničkoj praksi vrše se pod pazuhom (aksilarno mjerenje) te između prepona. U oba se slučaja ekstremitet pritišće uz tijelo kako bi se smanjio utjecaj sobne temperature na mjerenje. Doduše, ovakvo mjerenje je samo polovično točno, s time da je vrijeme mjerenja veoma dugo. Kod odraslih, aksilarno mjerenje pokazuje u prosjeku 0,5°C do 1,5°C niže rezultate od rektalnog. Kod novorođenčadi, ova odstupanja u odnosu na rektalno mjerenje su puno manja.
Vaginalno - Kod žena, mjerenje tjelesne temperature na ovaj način pokazuje blago niži rezultat, u prosjeku 0,1°C do 0,3°C u usporedbi s rektalnim mjerenjem slične stabilnosti.
Ušno - Ušni toplomjeri mjere temperaturu bubnjića infracrvenim senzorom. Vršak toplomjera se jednostavno postavlja u ušni kanal, a rezultati se očitavaju u roku jedne sekunde! Osim što je prikladna, ova metoda je veoma pouzdana u slučaju kad se pouzdanost može dokazati kliničkom validacijom. Pomno dizajnirani ušni toplomjeri mjere veoma precizno bez velikih odstupanja. Optimiziran oblik vrška je osnova za dobivanje pouzdanih rezultata kod novorođenčadi i beba.
Oralno - Oralno mjerenje može se vršiti bukalno (prema obrazu) ili kao sublingvalno mjerenje (ispod jezika). Oba mjerenja imaju odstupanje od rezultata dobivenih rektalnim mjerenjem između 0.3°C – 0.8°C. Sublingvalno mjerenje smatra se preferabilnijim od bukalnog.
Čelo - Čeoni toplomjer nudi najneintruzivniji, te tako i najudobniji način mjerenja temperature. Jednostavno prislonite toplomjer na čelo pacijenta, a infracrveni senzor će detektirati najviše očitanje, dok će drugi senzor izmjeriti sobnu temperaturu. Razlika u mjerenjima se analizira, te ovisno o klinički uspostavljenim odstupanjima, očitanje tjelesne temperature se određuje i prikazuje na LCD zaslonu.
Pazuh - Mjerenja površinske tjelesne temperature u kliničkoj praksi vrše se pod pazuhom (aksilarno mjerenje) te između prepona. U oba se slučaja ekstremitet pritišće uz tijelo kako bi se smanjio utjecaj sobne temperature na mjerenje. Doduše, ovakvo mjerenje je samo polovično točno, s time da je vrijeme mjerenja veoma dugo. Kod odraslih, aksilarno mjerenje pokazuje u prosjeku 0,5°C do 1,5°C niže rezultate od rektalnog. Kod novorođenčadi, ova odstupanja u odnosu na rektalno mjerenje su puno manja.
Što treba imati na umu prilikom mjerenja temperature?
U osnovi je točno da mjerenje tjelesne temperature uvijek ovisi o mjestu mjerenja. Prema tome, unatoč uvriježenom mišljenju, ne postoji blago rečeno "normalna" temperatura. Nadalje, tjelesna temperatura zdrave osobe varira ovisno o aktivnosti i dobu dana. Prilikom rektalnog mjerenja, uobičajena temperaturna razlika od 0,5°C između viših noćnih temperatura je fiziološka. Tjelesna temperatura se obično povisi tijekom tjelesne aktivnosti. Ugrubo rečeno, postoji razlika između unutarnje i površinske temperature. Površinska temperature se mjeri na površini kože, te je time zapravo pomiješana unutarnja temperatura sa sobnom temperaturom. Unutarnja temperatura se mjeri umetanjem toplomjera u tjelesnu šupljinu. Toplomjer tad prikazuje temperaturu sluznice šupljine.

Plućna bolest
Plućne bolesti su medicinski nazivi za patološka oboljenja koja utječu na organe i tkiva koja omogućuju protok zraka u organizmu. U njih spadaju oboljenja gornjeg respiracijskog trakta, dušnika, bronha, bronhiola, alveola, pleure i pleuralne šupljine, te mišića i živaca koji omogućuju disanje. Plućne bolesti variraju od blagih i samoograničavajućih kao što je obična prehlada, do onih opasnih po život kao što su bakterijska upala pluća, plućna embolija, akutna astma i rak pluća.
Što se događa prilikom disanja?
Dnevno udahnemo i izdahnemo preko 20 tisuća puta. Kad udišemo, prsa se šire a dijafragma se prožima prema dolje, stvarajući djelomični vakuum u prsima. Vakuum usisava udahnuti zrak u gornje i donje dišne puteve. Kada izdišemo, pluća i prsa se vraćaju u svoj prvotni položaj, a potrošeni se zrak ispuhuje iz tijela kroz dišne kanale. Respiracija je precizno usklađena s trenutnim metaboličkim stanjem – primjerice, odmaramo li se ili se bavimo tjelesnom aktivnošću – pomoću takozvanog centra za disanje u mozgu.
Što je plućna embolija?
Plućna embolija je trajno rastezanje alveola, pri kojem iste u većini slučajeva pucaju. Respiratorni distres javlja se u svim oblicima embolije.
Što je astma?
Astma se prepoznaje po učestalom i grčevitom zadihanošću i kašljanju. Kao i kod kroničnog bronhitisa, bronhi su upaljeni i sluzni dok su trepetljike slijepljene. Dišni prolazi na određene podražaje reagiraju grčenjem mišića, često izazvanih alergenima poput polena i kućne prašine, ali i stresa te zagađenja okoliša.
Što je bronhitis?
Bronhitis je upala bronhijalne sluznice. Ako upala traje dulje vrijeme, onda se ona naziva kroničnim bronhitisom. Stalno kašljanje, otežano disanje, višak sluzi i pljuvačke su uobičajeni simptomi.
Kako dolazi do dišnih poremećaja?
Dišni poremećaji se često mogu ublažiti uklanjanjem uzročnika alergenskih reakcija, poput izbjegavanja peludi te održavanja kuće čiste od prašine. Čvrsto se preporučuje izbjegavanje pušenja i pušača.